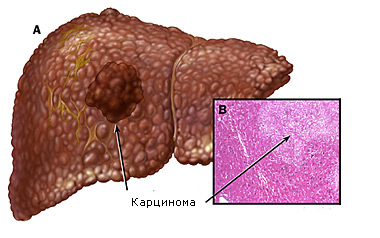
Гепатоцеллюлярная карцинома – наиболее частая первичная опухоль печени. Стандартизованная по возрасту заболеваемость среди мужчин варьирует от 28 на 100 000 в Юго-Восточной Азии (вследствие высокой распространённости гепатита В) до 10 на 100 000 в Южной и 5 на 100 000 - в Северной Европе. В последние годы заболеваемость гепатоцеллюлярной карциномой в Европе и Северной Америке повысилась, что, вероятно, связано с увеличением частоты цирроза печени на фоне хронического гепатита С.
Причины гепатоцеллюлярной карциномы:
- хронический вирусный гепатит В. Это наиболее распространённый в мире фактор риска развития гепатоцеллюлярной карциномы. Риск развития опухоли составляет 0,4% в год при отсутствии цирроза, он в 4 раза выше у HBEAg-пoзитивных лиц, чем у индивидов только с НВSAg.
- цирроз печени - независимый фактор риска гепатоцеллюлярной карциномы. Риск развития опухоли у пациентов с циррозом печени вследствие гепатита В или С составляет 1-5% в год. Риск заболевания также повышен при циррозе, обусловленном гемохроматозом, алкогольным поражением печени, неалкогольным стеатогепатитом и недостаточностью агантитрипсина. В Северной Европе 90% случаев гепатоцеллюлярной карциномы регистрируют у больных с циррозом печени (на Тайване, где основной фактор риска - хронический вирусный гепатит В, этот показатель составляет 30%).
- мужской пол и возраст. Гепатоцеллюлярная карцинома чаще развивается у мужчин, риск заболевания увеличивается с возрастом. У женщин с первичным билиарным циррозом скрининга на гепатоцеллюлярную карциному не требуется в отличие от мужчин с этим заболеванием.
Макроскопически опухоль у лиц без цирроза обычно представлена единичным объёмным образованием, а при циррозе - множественными узлами. Опухоль кровоснабжается из печёночной артерии и имеет тенденцию к инвазии по воротной вене и её ветвям. Гепатоцеллюлярная карцинома часто метастазирует в лимфатические узлы, но метастазы в лёгкие и кости наблюдают редко. Клеточные элементы высокодифференцированных опухолей напоминают гепатоциты, их бывает сложно отличить от нормальной ткани печени.
Симптомы гепатоцеллюлярной карциномы
У больных с предшествующим циррозом печени возможны асцит, желтуха, ухудшение ФПП, снижение синтетической функции печени и кровотечение из варикозно-расширенных вен пищевода. Другие симптомы включают снижение массы тела, анорексию и боли в животе. Во многих случаях опухоль клинически не проявляет себя, и её обнаруживают часто случайно. У больных без цирроза опухоль обычно обнаруживают, когда её размеры достаточно велики (>5 см), поэтому у таких пациентов чаще наблюдают такие симптомы, как боли в животе и снижение массы тела.
При физикальном обследовании можно выявить гепатомегалию или объёмное образование в правом подреберье. Иногда над опухолью удаётся прослушать сосудистый шум, возможно развитие разрыва печени с внутрибрюшным кровотечением.
Диагностика гепатоцеллюлярной карциномы
Скрининг. Скрининг с помощью УЗИ (каждые 3-6 мес.) показан пациентам из группы риска по развитию гепатоцеллюлярной карциномы, в частности с циррозом печени, обусловленным хроническими вирусными гепатитами В и С, гемохроматозом, алкогольной болезнью печени и недостаточностью а1-антитрипсина. Хотя влияние скрининга на отдалённый исход по данным рандомизированных контролируемых исследований не изучено, установлено, что скрининговые исследования позволяют выявить опухоль на ранней стадии, когда её размеры не превышают 3 см, что повышает шансы на излечение в результате проведения резекции печени, местной аблативной терапии или трансплантации.
Опухолевые маркёры сыворотки. а-Фетопротеин выявляют приблизительно у 60% пациентов с гепатоцеллюлярной карциномой. Концентрация маркёра в крови зависит от размеров опухоли, поэтому при мелких опухолях, обнаруженных с помощью УЗИ, она часто нормальная. Концентрация а-фетопротеина в сыворотке крови также может повышаться при активной репликации вирусов гепатита В и С. Очень высокая концентрация а-фетопротеина возможна при остром некрозе печени, например, вследствие отравления парацетамолом. В целом значение этого маркёра при гепатоцеллюлярной карциноме ограничено.
Ультразвуковое исследование. Позволяет выявить опухоли диаметром от 2-3 см. Использование контрастных средств позволяет повысить чувствительность и специфичность исследования. Кроме того, УЗИ позволяет выявить поражение воротной вены и наличие сопутствующего цирроза.
Компьютерная томография. Спиральная КТ с контрастированием позволяет хорошо визуализировать гепатоцеллюлярную карциному, имеющую повышенное кровоснабжение. Мелкие опухоли (<2 см) сложно дифференцировать от узлов регенерации при циррозе печени.
Магнитно-резонансная томография. МРТ можно использовать вместо спиральной КТ. Гепатоцеллюлярная карцинома визуализируется в виде гипоинтенсивного образования на Т1-взвешенных изображениях и гиперинтенсивного - на Т2-взвешенных. При использовании визуализирующих методов существует риск недооценки мультифокальности поражения, поэтому используют комбинацию УЗИ с КТ или МРТ.
Ангиография. В настоящее время практически полностью заменена спиральной КТ и МРТ.
Биопсия печени. Гистологическое исследование желательно у больных без цирроза печени или вирусного гепатита В с крупными опухолями для подтверждения диагноза и исключения метастатического характера опухоли. Как правило, не следует проводить биопсию больным, которым планируют трансплантацию или резекцию печени, поскольку существует риск диссеминации состояния.
Профилактика гепатоцеллюлярной карциномы
Лечебная тактика отличается у пациентов с циррозом печени и без такового.
Резекция печени. Метод выбора у пациентов без цирроза. Пятилетняя выживаемость в этой группе достигает 50%. Тем не менее, риск повторного развития опухоли в течение 5 лет составляет 50%, причём возможны как рецидивы первичной опухоли, так и её развитие de novo. У пациентов с циррозом печени резекцию печени проводят в редких случаях в связи с высоким риском развития печёночной недостаточности в послеоперационном периоде, тем не менее, операция возможна у некоторых пациентов с циррозом при наличии маленькой опухоли и относительно сохранных функций печени (класс А по Чайлду-Пью без портальной гипертензии).
Трансплантация печени. Позволяет излечить пациента от цирроза и устранить риск повторного развития гепатоцеллюлярной карциномы. Пятилетняя выживаемость после трансплантации достигает 75% при единичной опухоли диаметром до 5 см или 3 опухолевых очагах диаметром менее 3 см. Вирусные гепатиты В и С могут рецидивировать в трансплантате.
Чрескожная аблация. Чрескожное введение этанола под УЗ-контролем обладает высокой эффективностью (частота излечения – 80%) при опухолях диаметром до 3 см. Частота рецидивов (50% в течение 3 лет) аналогична таковой при резекции печени. Альтернативный метод – радиочастотная аблация с помощью электрода, который вводят в опухоль под рентгенологическим контролем. Радиочастотная аблация позволяет достичь более полного разрушения опухоли, хотя технически более сложна.
Химиоэмболизация. Гепатоцеллюлярная карцинома малочувствительна к лучевой терапии. Системная химиотерапия доксорубицином оказывает эффект только в 30% случаев. Напротив, эмболизация печёночной артерии с помощью желатиновой пены с одновременным введением доксорубицина обладает высокой эффективностью. Этот метод позволяет повысить 2-летнюю выживаемость у пациентов с циррозом печени и неоперабельной гепатоцеллюлярной карциномой с 20 до 50%. Тем не менее, повышение выживаемости в отдалённом периоде (через 4 года) отсутствует.
Введение вакцинации против вирусного гепатита В привело к снижению заболеваемости гепатоцеллюлярной карциномой в регионах с высокой распространённостью НВV-инфекции (например, на Тайване).
Прогноз зависит от размеров опухоли, инвазии в сосуды и от сохранности функций печени (у пациентов с циррозом). Раннее выявление заболевания позволяет улучшить прогноз.