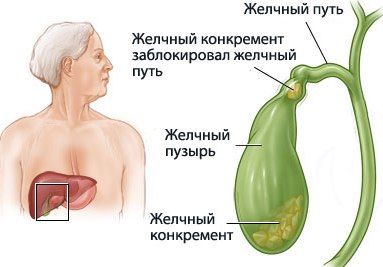
Желчнокаменная болезнь (камни в желчном пузыре) - заболевание, связанное с нарушением обмена холестерина и билирубина, в результате чего образуются конкременты (камни) в желчном пузыре (холецистолитиаз) и/или в желчных протоках (холедохолитиаз).
Желчные камни - кристаллические образования, расположенные в желчном пузыре или желчных протоках. Желчный пузырь представляет собой резервуар для желчи, вырабатываемой печенью. Движение желчи по желчевыводящим путям обеспечивается за счет согласованной деятельности печени, желчного пузыря, общего желчного протока, поджелудочной железы, двенадцатиперстной кишки. Это обеспечивает своевременное поступление желчи в кишечник во время пищеварения и накопление ее в желчном пузыре натощак.
Образование в нем камней происходит за счет изменения состава и застоя желчи (дисхолия), воспалительных процессов, моторно-тонических нарушений желчевыделения (дискинезия).
Камни в жёлчном пузыре приводят к развитию холецистита. Камни в желчных ходах способствуют развитию воспаления (холангита), которое, сочетаясь с воспалением поджелудочной железы (панкреатитом) или печени, может представлять опасность для жизни. Когда желчная система блокирована, создаются благоприятные условия для размножения бактерий, тогда быстро возникает воспаление протоков. Бактерии могут попадать в кровоток и инфицировать другие органы.
Чем опасна желчнокаменная болезнь?
Основная опасность желчнокаменной болезни заключается в том, что камни могут начать двигаться. Если камень застрянет в протоке желчного пузыря, желчь не сможет нормально выходить, следовательно – желчь будет накапливаться, начнется воспаление, возможен разрыв желчного пузыря и развитие перитонита.
Кроме того, желчный пузырь и поджелудочная железа имеют общий проток. Если камень застрянет в нем, возникнет риск развития некроза поджелудочной железы.
Симптомы желчнокаменной болезни
В большинстве случаев желчные камни не проявляют себя симптомами, особенно если расположены в желчном пузыре. В редких случаях большой камень разрушает стенку желчного пузыря, попадает в кишечник и может вызывать непроходимость. Гораздо чаще желчные камни попадают в протоки. Они без затруднений проходят систему протоков и достигают кишечника, но могут оставаться в протоках, нарушая их проходимость и вызывая появление симптомов.
Когда желчный камень частично или полностью блокирует желчный проток, человек испытывает боль. Она обычно схваткообразная, и ее характеризуют как колику. В типичных случаях интенсивность боли медленно нарастает, достигая наибольшей силы, затем медленно уменьшается.
Боль при печеночной колике, как правило, сильная, колющего, раздирающего, режущего характера, и возникает внезапно, часто ночью. Интенсивные болевые ощущения могут вызвать стенокардический приступ, тахикардию, высокую температуру.
Боль бывает острой и рецидивирующей, продолжается до нескольких часов и локализуется по-разному, чаще всего - в правой верхней части живота, которая может быть болезненной при пальпации. Иногда боль распространяется в правую лопатку. Часто возникают тошнота и рвота. Когда в результате закупорки протоков развивается воспаление, то повышается температура тела, появляются озноб и желтуха. Обычно закупорка носит временный характер, и инфекционное осложнение не развивается. Боль, вызываемая закупоркой протока, не всегда можно отличить от боли, связанной с нарушением оттока желчи из самого пузыря.
Симптомы нарушения пищеварения и непереносимости жирной пищи часто ошибочно связывают с желчными камнями, однако у человека с жалобами на отрыжку, вздутие живота, чувство переполнения желудка и тошноту столь же вероятны язва, острый аппендицит, острый панкреатит. Боль в правой верхней части живота после употребления жирной пищи бывает вызвана желчнокаменной болезнью, но симптомы диспепсии после еды встречаются у многих людей и лишь в редких случаях обусловлены желчнокаменной болезнью.
С возрастом у некоторых людей формируются дивертикулы желчного пузыря - маленькие пальцевидные выпячивания его стенки. Дивертикулез способствует воспалению. Если оно развивается и возникает угроза разрыва стенки желчного пузыря, требуется его хирургическое удаление.
При миграции камней, присоединении инфекции в желчном пузыре и протоках появляются симптомы. Симптомы желчнокаменной болезни зависят от расположения камней, их размеров, активности воспаления, а также от поражения других органов пищеварения.
Часто боль при желчнокаменной болезни сопровождается тошнотой, рвотой, не приносящей облегчения, сухостью во рту. Беспокоит кожный зуд. Возможно появление желтушности склер и кожных покровов, потемнение мочи и обесцвечивание кала.
Для установления точного диагноза, при появлении первых признаков заболевания нужно срочно обратиться к врачу – терапевту.
Причины желчнокаменной болезни
Чаще всего это заболевание встречается в экономически развитых странах у лиц, работа которых связана со стрессовыми ситуациями и ведущих малоподвижный образ жизни.
Образованию камней способствует взаимодействие разных факторов:
- нарушение обмена веществ (особенно нарушение холестеринового обмена) и болезни, им вызванные (сахарный диабет, ожирение, подагра, атеросклероз)
- застой желчи в желчном пузыре из-за нерегулярного питания
- воспаление в желчном пузыре
- чрезмерное употребление жирной пищи
- гиповитаминоз
- наследственная предрасположенность
Желчнокаменная болезнь чаще встречается у женщин. Это заболевание отмечается у 20% людей старше 65 лет, но у большинства из них никогда не возникает жалоб.
Желчный пузырь удаляют в большинстве случаев из-за того, что камни начинают проявлять себя характерными симптомами. Основным компонентом камней является холестерин, хотя некоторые камни состоят из солей кальция. В желчи содержится большое количество холестерина, который в норме находится в жидком состоянии. Если желчь перенасыщена холестерином, он перестает растворяться и кристаллизуется. Камни обычно образуются в желчном пузыре. Те камни, которые обнаруживают в желчных ходах, попадают туда из желчного пузыря. Впрочем, при наличии обратного тока желчи вследствие сужения протоков или после удаления желчного пузыря камни могут образоваться и в желчных ходах.
Диагностика желчнокаменной болезни
Ультразвуковое исследование (УЗИ) - лучший метод диагностики камней в желчном пузыре; эффективна и холецистография. Во время холецистографии пациент проглатывает рентгеноконтрастное вещество. С помощью рентгенографии прослеживается его всасывание в кишечнике, накопление в печени и выделение с желчью, накопление в желчном пузыре.
Если желчный пузырь не функционирует, введенное вещество не попадает в него и желчный пузырь не виден на рентгенограмме. Если желчный пузырь функционирует, это вещество оказывается в его полости и позволяет видеть внутренние контуры желчного пузыря на снимке. С помощью сочетания УЗИ и холецистографии можно диагностировать камни в желчном пузыре в 98% случаев. Тем не менее изредка эти исследования дают ложноположительные результаты.
Если у больного отмечаются боль в животе, желтуха, ознобы и подъем температуры тела, вероятность наличия камней в желчном протоке высока.
Анализы крови помогают выявить изменения, характерные для нарушения функции печени, что указывает на возможность закупорки желчных путей. Дополнительную информацию, необходимую для уточнения диагноза, дают УЗИ, компьютерная томография (КТ) и рентгенологические методы диагностики, при которых используют рентгеноконтрастное вещество для получения изображения желчных путей. УЗИ и КТ показывают, расширены ли желчные пути, но закупорка возможна и без их расширения. Рентгенологические методы позволяют выявить закупорку и наличие желчных камней.
Выбор метода исследования зависит от конкретной ситуации. Если диагноз достаточно очевиден, врач назначает одно из рентгенологических исследований перед операцией. Если диагноз сомнителен, первым обычно выполняют УЗИ.
Лечение желчнокаменной болезни
Большинству пациентов, у которых камни в желчном пузыре не проявляют себя симптомами, лечения не требуется. Если возникают приступы болей, рекомендуется употреблять меньше жирной пищи или вообще отказаться от нее. Это позволяет снизить частоту болевых приступов.
Консервативный метод лечения применяют при наличии холестериновых желчных камней размером до 15 мм при сохраненной сократительной способности желчного пузыря и проходимости пузырного протока.
Противопоказания для медикаментозного растворения желчных камней:
- острые воспалительные заболевания желчного пузыря и желчевыводящих путей;
- камни диаметром более 2 см;
- болезни печени, сахарный диабет, язвенная болезнь желудка и двенадцатиперстной кишки, хронический панкреатит;
- воспалительные заболевания тонкого и толстого кишечника (энтероколит);
- ожирение;
- беременность;
- «отключенный» - нефункционирующий желчный пузырь;
- пигментные или карбонатные камни;
- рак желчного пузыря;
- множественные конкременты, что занимают больше 50% объема желчного пузыря.
Желчекаменная болезнь длительное время может протекать бессимптомно или малосимптомно, что создает определенные трудности ее выявления на ранних стадиях. Это является причиной поздней диагностики, на стадии уже сформировавшихся желчных камней, когда применение консервативных методов лечения ограничено, а единственным методом лечения остается хирургический.
После оперативного лечения необходимо соблюдать индивидуальный диетический режим (частое, дробное питание с ограничением или исключением индивидуально непереносимых продуктов, жирной, жареной пищи), соблюдение режима труда и отдыха, занятия лечебной физкультурой. Исключить употребление алкоголя. Возможно санаторно-курортное лечение после операции, при условии стойкой ремиссии.
Камни в желчном пузыре
Если камни в желчном пузыре вызывают повторяющиеся приступы болей несмотря на изменения в рационе, врач может рекомендовать удаление желчного пузыря (холецистэктомию). Удаление желчного пузыря не нарушает всасывания каких-либо веществ, и после операции не требуется диетических ограничений. Во время операции врач проверяет, есть ли камни в желчных путях.
Операции по удалению желчного пузыря сегодня проводятся без скальпеля и разрезов – малотравматичным лапароскопическим способом. Уже на следующий день после ее проведения пациента отпускают домой. Люди, которые перенесли операцию по удалению желчного пузыря, просто должны ограничить употребление жирных продуктов. А функцию желчного пузыря частично возьмут на себя внепеченочные желчные протоки.
Лапароскопическая холецистэктомия внедрена в практику в 1990 году. В удивительно короткое время она совершила переворот в хирургической практике. Около 90% холецистэктомий сейчас производят лапароскопическим путем. При выполнении лапароскопической холецистэктомии желчный пузырь удаляют через трубку, введенную через небольшой разрез в брюшной стенке. Операцию выполняют под визуальным контролем с помощью камеры (лапароскопа), также введенной в брюшную полость через разрез. Лапароскопическая холецистэктомия облегчает послеоперационный период, уменьшает продолжительность пребывания в больнице, общую продолжительность нетрудоспособности.
К другим недавно разработанным методам удаления желчных камней относятся растворение камней метил-терт-бутиловым эфиром и дробление ударной волной высокой мощности, которая возникает при разряде пьезоэлектрического элемента (литотрипсия). Более старым методом является растворение желчных камней постоянной терапией желчными кислотами (хено- и урсодеоксихолевой кислотами). Однако введение в хирургическую практику лапароскопических операций снизило интерес к этим методам.
Камни в желчных протоках
Камни в желчных протоках могут способствовать развитию тяжелых осложнений, поэтому их необходимо удалить. Это делают хирургическим путем или с помощью так называемой эндоскопической ретроградной холангиопанкреатографии (ЭРХП). При проведении ЭРХП эндоскоп (гибкий волоконно-оптический медицинский инструмент) через рот, пищевод и желудок проводят в тонкую кишку. Через эндоскоп в желчные пути через сфинктер Одди вводят рентгеноконтрастное вещество. С помощью специального инструмента рассекают мышечный сфинктер, чтобы камни, которые перекрывали желчные пути, могли свободно выйти в тонкую кишку. ЭРХП и сфинктеротомия эффективны в 90% случаев. Умирают менее 4 человек из каждых 1000 оперированных, а осложнения развиваются у 3-7 человек из 100, что делает эти вмешательства менее опасными, чем традиционные операции на брюшной полости. К ранним осложнениям относятся кровотечение, воспаление поджелудочной железы (панкреатит), разрыв или воспаление желчных путей. У 2-6% людей протоки опять сужаются, и камни образуются снова. Камни, расположенные в желчном пузыре, методом ЭРХП удалить нельзя.
Пожилым людям с камнями в желчных ходах, перенесшим удаление желчного пузыря, рекомендуется проведение только ЭРХП. У этих пациентов процент успеха такой же, как при традиционной полостной операции. Большинству пожилых людей, не имеющих симптомов, желчный пузырь не удаляют, поскольку симптомы, связанные с наличием камней в желчных путях, возникают лишь у 5% таких больных.
Пациентам младше 60 лет с приступами желчной колики в некоторых случаях после ЭРХП удаляют желчный пузырь. Без операции существует определенный риск развития его острой патологии. Как правило, камни из желчных ходов удаляют при ЭРХП. Если камни все же остаются после такого вмешательства, то позднее они часто выходят через широко открытый сфинктер. Остающиеся камни можно удалить эндоскопически перед извлечением трубки, введенной в желчные пути во время операции.
Если у вас диагностирована желчнокаменная болезнь, не пытайтесь избавиться от камней самостоятельно. Вам противопоказаны различные процедуры очищения печени, прием минеральных вод и прочие подобные процедуры. Все это может вызвать обострение желчнокаменной болезни. Рекомендовать те или иные способы лечения должен только врач!
Профилактика желчнокаменной болезни
Желчнокаменная болезнь (желчекаменная болезнь, камни в желчном пузыре). Даже после успешно проведенной операции в 10% случаях встречаются рецидивы. Для предотвращения развития новых конкрементов необходимо изменение образа жизни. Занятия в спортивном зале, активный отдых, способствуют оттоку желчи, ликвидируют ее застой. Необходимо постепенно нормализовать массу тела, это уменьшит гиперсекрецию холестерина.
Пациенты, которые вынуждены длительно принимать эстрогены, клофибрат, цефтриаксон, октреотид должны проходить ультразвуковое исследование, для своевременного выявления изменений со стороны желчного пузыря. При повышении уровня холестерина в крови, рекомендуют прием статинов.
В статье использована информация из Медицинского справочника болезней для врача и пациента.