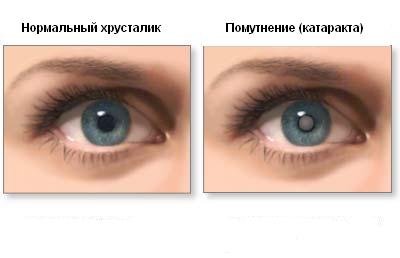
Катаракта (лат. Cataracta, с др.-греч. «водопад», так как при катаракте зрение затуманивается, и человек видит все, как бы сквозь падающую воду или через запотевшее стекло) — офтальмологическое заболевание, связанное с частичным или полным помутнением хрусталика глаза с прогрессирующим ухудшением зрения.
Хрусталик человеческого глаза — это «естественная линза» пропускающая и преломляющая световые лучи. Он расположен внутри глазного яблока между радужкой и стекловидным телом.
В молодости хрусталик человека прозрачен, эластичен — может менять свою форму, почти мгновенно "наводя фокус", за счет чего глаз видит одинаково хорошо и вблизи, и вдали. При катаракте происходит частичное или полное помутнение хрусталика, теряется его прозрачность и в глаз попадает лишь небольшая часть световых лучей, поэтому зрение снижается, и человек видит нечетко и размыто.
С годами болезнь прогрессирует: область помутнения увеличивается и зрение снижается. Если своевременно не провести лечение, катаракта может привести к слепоте.
Существует врожденная катаракта, травматическая, осложненная, лучевая, катаракта, вызванная общими заболеваниями организма. Но чаще всего встречается возрастная (старческая) катаракта, которая развивается у людей после 50 лет. В большинстве своем катаракта — это естественный результат старения. Физически помутнение хрусталика обусловлено денатурацией белка, входящего в состав этого органа.
Факторы, способствующие развитию катаракты:
- генетическая предрасположенность;
- любые травмы глаза;
- различные заболевания глаз (глаукома, близорукость высоких степеней);
- эндокринные расстройства (нарушение обмена веществ, сахарный диабет, авитаминоз);
- лучевое, СВЧ и ультрафиолетовое облучение;
- длительный прием ряда лекарственных препаратов;
- повышенная радиация;
- неблагоприятная экологическая обстановка;
- токсическое отравление (нафталином, таллием, ртутью, спорыньей);
- курение.
Симптомы катаракты
Наиболее частым симптомом катаракты является снижение остроты зрения. Степень ухудшения зрения зависит от того, в какой части хрусталика развивается катаракта и насколько она плотна (от степени ее зрелости).
Если катаракта начинает развиваться на периферии хрусталика, пациент может не ощущать никаких изменений в зрении. Такая катаракта обнаруживается случайно на профилактическом врачебном осмотре. Чем ближе к центру находится помутнение хрусталика, тем серьёзней становятся проблемы со зрением. При развитии помутнений в центральной части хрусталика (его ядре) может появиться или усилиться близорукость, что проявляется улучшением зрения вблизи, но ухудшением зрения вдаль. Этим объясняется то, что людям с катарактой очень часто приходится менять очки.
Многие пожилые пациенты в такой ситуации отмечают то обстоятельство, что утерянная на пятом десятке жизни способность читать и писать без плюсовых очков на некоторое время необъяснимым образом возвращается (ядерная катаракта). При этом предметы видны нечётко, с размытыми контурами. Изображение может двоиться. Зрачок, который обычно выглядит чёрным, может приобрести сероватый или желтоватый оттенок. При набухающей катаракте зрачок становится белым.
Люди с катарактой могут жаловаться на повышенную или сниженную светочувствительность. Так, некоторые говорят, что мир вокруг стал каким-то тусклым. С другой стороны, непереносимость яркого света, лучшее зрение в пасмурную погоду или в сумерках характерно для помутнений в центральной зоне хрусталика. Наиболее часто такие жалобы наблюдаются при заднекапсулярной катаракте.
Развитие катаракты обычно безболезненно, в редких случаях может возникнуть отек хрусталика с повышением внутриглазного давления и развитием болевого приступа.
У детей врожденная катаракта может проявиться косоглазием, наличием белого зрачка, снижением зрения, что обнаруживается по отсутствии реакции на бесшумные игрушки.
По наблюдениям офтальмохирургов:
- У 12% пациентов происходит быстропрогрессирующее созревание катаракты. С момента развития заболевания до обширного помутнения хрусталика, требующего незамедлительного хирургического вмешательство, насчитывается 4–6 лет.
- У 15% пациентов наблюдается медленно прогрессирующие катаракты, которые развиваются в течение 10–15 лет.
- У 70% пациентов прогрессирование катаракты происходит за 6–10 лет. Требуется обязательное хирургическое вмешательство.
- Все перечисленные симптомы являются показанием для обращения к врачу.
Диагностика катаракты
При проведении диагностики врач должен определить остроту зрения, поле зрения, измерить внутриглазное давление, выполнить ультразвуковые, электрофизиологические исследования сетчатки и зрительного нерва.
Определить степень зрелости катаракты и помутнения хрусталика врач может при помощи щелевой лампы. После обследования назначают лечение — медикаментозное или хирургическое.
Это достаточно коварное заболевание и только квалицированный специалист может точно поставить диагноз.
При запущенной стадии катаракты набухший хрусталик начинает занимать большую часть передней камеры глаза, таким образом, нарушая отток внутриглазной жидкости. В результате могут возникнуть серьезные осложнения катаракты — вторичная глаукома. Это очень опасно, и может привести к полной утрате зрения!
Лечение катаракты
Современный уровень развития микрохирургии глаза дает возможность удалять начальные катаракты без длительного ожидания ее созревания (как это было в прошлом). Но не стоит сразу же прибегать к операции. На начальных стадиях улучшить зрение могут контактные линзы и правильно подобранные очки.
Если глаукома отсутствует, то при катаракте назначают препараты, которые поддерживают зрачок в расширенном состоянии. Ношение солнечных очков при ярком свете и использование ламп, которые дают отраженное освещение, а не прямой яркий свет, не вызывают сильного сужения зрачка и помогают зрению.
Операция могут делать в любом возрасте, она обычно не требует общей анестезии и длительного пребывания в стационаре. Вам просто удаляют хрусталик и на его место имплантируют искусственный, который делается из пластика или силикона и называется искусственной интраокулярной линзой. Без нее больным необходимо носить контактную линзу. Если же они не могут ее надевать, то должны пользоваться очками с очень толстыми стеклами, которые влияют на качество зрения.
Иногда через несколько недель или даже лет после имплантации искусственного хрусталика развивается помутнение позади него (вторичная катаракта). Обычно такое помутнение может быть устранено с помощью лазерного лечения.
В очень редких случаях после удаления катаракты у человека может развиться инфекция или кровотечение из сосудов глаза, что ведет к потере зрения. Поэтому пожилым людям стоит заранее принять меры, чтобы им помогали дома в первые дни после операции. Чтобы предотвратить инфекцию, уменьшить воспаление и ускорить заживление, несколько недель после выхода из стационара рекомендуется пользоваться глазными каплями или мазью. В течение этого времени для предохранения глаз от повреждения рекомендуется носить очки или защитную повязку.
Обязательно посещение врача через день после операции и затем, как правило, каждую неделю или две в течение полутора месяцев.
Лечение начальных стадий возрастной катаракты основано на применении различных лекарственных средств, главным образом, в виде глазных капель: квинакс, катахром, витаиодурол, витафакол, вицеин и ряд других.
Все препараты должен назначать только квалифицированный специалист, самолечение недопустимо!
Применение этих средств не ведёт к рассасыванию уже образовавшихся помутнений, а в лучшем случае лишь замедляет их прогрессирование. Единственным эффективным методом излечения от катаракты является хирургическое вмешательство.
Первая замена хрусталика на искусственный аналог была произведена во времена второй мировой войны английским хирургом Гарольдом Ридли. Он обратил внимание, что у пилотов, получавших ранения глаз при попадании осколков пластика в глаза (пластик входил в состав кабины самолета) не развивалось никаких побочных реакций. Так ему пришла идея об изготовлении искусственного хрусталика, что он и осуществил 8 ноября 1949, имплантировав искусственный хрусталик из полиметилметакрилата (ПММА).