Болезнь Иценко-Кушинга – это тяжелое нейроэндокринное заболевание, при котором нарушается контроль за деятельностью гипоталамо-гипофизарно-надпочечниковой системы, что выражается нарушением секреции адренокортикотропного гормона (АКТГ). Чаще это заболевание возникает у женщин.
Болезнь названа в честь учёных, которые независимо друг от друга в разные годы ее описали (Николай Михайлович Иценко и Харви Кушинг).
Следует отличать болезнь Иценко-Кушинга от синдрома гиперкортицизма (синдром Кушинга) — термин, используемый для обозначения доброкачественной или злокачественной опухоли надпочечника или эктопированной опухоли различных органов (бронхов, тимуса, поджелудочной железы, печени), секретирующих глюкокортикоиды.
Этиология болезни Иценко-Кушинга
Одна определенная причина болезни не установлена, так как причинами могут быть различные состояния, например, может развиться после черепно-мозговой травмы или нейроинфекции. У женщин болезнь Иценко-Кушинга может возникать после родов.
Клиническая картина болезни Иценко-Кушинга
Заболевание может протекать с быстрым нарастанием всех симптомов, в течение нескольких месяцев, и их дальнейшим развитием, что переходит в различные осложнения. Из-за чего человек может потерять трудоспособность.
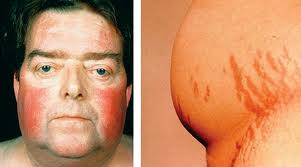
Основные признаки заболевания:
- Ожирение: жир откладывается на плечах, животе, лице, молочных железах и спине. Несмотря на тучное тело, руки и ноги у больных тонкие. Лицо становится лунообразным, круглым, щеки красными. Розово-пурпурные или багровые полосы (стрии) на коже;
- Избыточный рост волос на теле (у женщин растут усы и борода на лице);
- У женщин наблюдается нарушение менструального цикла и бесплодие, атрофия матки, яичников, молочных желез; у мужчин — снижение сексуального влечения и потенции; Мышечная слабость;
- Ломкость костей (развивается остеопороз), вплоть до патологических переломов позвоночника, ребер;
- Более поздний и тяжелый симптом – остеопороз, который встречается у 80 %. Кости становятся ломкими, вплоть до патологических переломов позвоночника, ребер; наблюдается мышечная слабость;
- Повышается артериальное давление. Повышается как систолическое, так и диастолическое давление;
- Нарушение чувствительности к инсулину и развитие сахарного диабета. Может возникнуть стероидный диабет, отличающийся от сахарного полной сопротивляемостью к инсулину, очень редким развитием кетоацидоза и относительно легко регулируется диетотерапией с применением пероральных снижающих сахар средств;
- Возможно развитие мочекаменной болезни;
- Болезнь может сопровождаться психоэмоциональными расстройствами, например, нарушением сна, депрессиями или эйфорией, выраженные психозы тоже не редкость. Может потребоваться госпитализация в профильный стационар;
- Снижение иммунитета. Проявляется образованием трофических язв, гнойничковых поражений кожи, хронического пиелонефрита, сепсиса;
До 50 % больных умирают от воспалительных и инфекционных заболеваний.
В большинстве случаев обнаруживают аденому гипофиза. В настоящее время окончательно не доказано являются ли аденомы гипофиза при болезни Иценко-Кушинга первичным поражением аденогипофиза или их развитие связано с расстройствами вышележащих отделов ЦНС.
Артериальная гипертония и нарушение метаболизма в сердечной мышце нередко приводят к развитию хронической недостаточности кровообращения.
Нередко возникают бронхиты, пневмония, туберкулез, что связывают со снижением реактивности организма вследствие подавления кортиролом выработки органов дыхания способствует также и нарушение углеводного обмена.
Диагностика болезни Иценко-Кушинга
Диагностика заболевания проводится на основании клинических, рентгенологических и лабораторных данных.
Проводят исследование уровня АКТГ и глюкокортикоидов в крови, рентгенографию костей черепа, компьютерную томографию. По клиническим проявлениям болезнь Иценко-Кушинга ничем не отличается от синдрома Иценко-Кушинга, поэтому рентгенологические и лабораторные методы имеют доминирующее значение.
Для дифференциальной диагностики болезни Иценко-Кушинга могут использовать большую пробу Лиддла.
Лечение болезни Иценко-Кушинга
Лечение направлено на нормализацию обменных и гипофизарно-надпочечниковых нарушений. Применяют препараты, подавляющие выработку глюкокортикоидов.
Может понадобиться адреналэктомия, когда удаляют один или два надпочечника с подсадкой части собственного надпочечника в кожу живота). После двусторонней адреналэктомии развивается хроническая надпочечниковая недостаточность, требующая пожизненной заместительной терапии. Трудоспособность при этом нередко не восстанавливается.
Лучевая терапия – облучение гипофизарной области рентгеновскими и гамма-лучами, а также направленным пучком протонов. Если эффект от лучевой терапии отсутствует, то удаляют один надпочечник или проводят курс лечения хлодитаном (ингибитор биосинтеза гормонов в коре надпочечников) в комбинации с назначением резерпина, парлодела, дифенина, перитола.
Для купирования нарушений углеводного, белкового и электролитного обмена применяют анаболические стероиды, препараты калия в сочетании с верошпироном, при стероидном диабете используют бигуаниды или их сочетание с сульфаниламидами.
При состоянии иммунодефицита, развившегося на фоне болезни Иценко-Кушинга, рекомендуется лечение тималином или Т-активином.
Лечение остеопороза не всегда является эффективным, особенно при раннем начале заболевания и после 50 лет. Используется комплексная терапия препаратами кальция, витамином D3, кальцитонином или кальцитрином.
При наличии у женщин аменореи проводят циклическую терапию половыми гормонами. Осложнения со стороны сердечно-сосудистой системы лечат по принципу терапии хронической сердечно-сосудистой недостаточности: назначают диету с ограничением жиров, углеводов, натрия и жидкости.
Все лечение назначает только врач! Самолечение и самодиагностика недопустимы!
Прогноз при болезни Иценко-Кушинга
Прогноз заболевания сомнительный, без лечения неблагоприятный, зависит от возраста, от длительности и тяжести заболевания.
В тяжелых случаях даже после нормализации функции надпочечников остаются изменения в сердечно-сосудистой и костной системах, гипертензия, нарушение функциипочек, сахарный диабет.
В случае полного регресса симптомов заболевания трудоспособность можно сохранить. При тотальной адреналэктомии трудоспособность утрачивается.