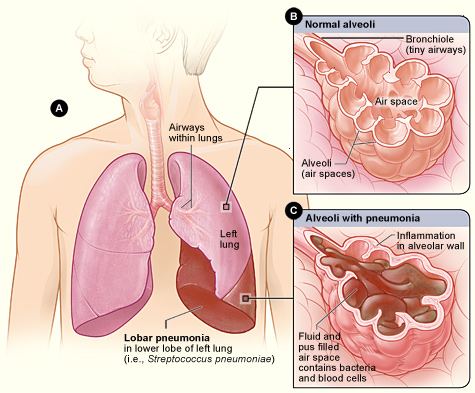
Пневмония (воспаление легких) – это острый воспалительный процесс в легких, очень распространенный и угрожающий жизни. Как правило, инфекционного происхождения с преимущественным поражением альвеол, бронхов, бронхиол (развитием в них воспалительной экссудации).
Возможные осложнения - плеврит, бактериальный токсический шок, миокардит, абсцесс и гангрена лёгкого, эмпиема плевры, обструкция, острая дыхательная недостаточность, эндокардит, перикардит, менингит, отёк лёгких, сепсис. Может протекать как самостоятельное заболевание или как осложнение других болезней.
Заболеваемость пневмонией зависит от многих факторов: уровня жизни, социального и семейного положения, условий труда, контакта с животными, путешествий, наличия вредных привычек, контакта с больными людьми, индивидуальных особенностей человека, географической распространённости того или иного возбудителя.
Причины пневмонии
Наиболее частыми возбудителями пневмонии являются пневмококки, вирусы или микоплазма. Даже сейчас, когда медицина шагнула далеко вперед, почти у половины больных причина этого заболевания остается неизвестной. Пневмония остаётся одной из самых частых причин смерти детей и пожилых людей в наше время, особенно в социальных заведениях (детских домах, интернатах).
Обычно пневмония начинается после того, как с воздухом в легкие попадают болезнетворные микроорганизмы, иногда возбудители инфекции проникают в легкие с кровотоком или непосредственно из близлежащего очага воспаления. Наиболее широко распространенные возбудители пневмонии у взрослых – это бактерии: стрептококк пневмонии, пневмококк, золотистый стафилококк, легионелла и гемофильная палочка. Такие вирусы как грипп и ветряная оспа, также вызывают воспаление легких.
Люди по-разному восприимчивы к пневмонии. Хронический алкоголизм, курение, сахарный диабет, сердечная недостаточность и хронические болезни легких - предрасполагающие факторы заболевания. Если иммунная система человека подавлена лекарствами, риск заболеть пневмонией возрастает. Более высокую вероятность заболевания пневмонией имеют ослабленные люди, больные, длительное время прикованные к постели; парализованные или находящиеся в бессознательном состоянии; страдающие болезнью, поражающей иммунную систему, например СПИДом.
Пневмония может развиваться после операции, особенно на органах брюшной полости, или травмы, особенно грудной клетки. При этих состояниях дыхание поверхностное, способность кашлять уменьшена, поэтому происходит задержка слизи в дыхательной системе.
Клиническая картина
В зависимости от возбудителя различают несколько видов пневмонии, симптомы у разных видов могут быть схожими.
Основные симптомы пневмонии - кашель, сопровождающийся выделением мокроты, боль в грудной клетке, потливость, озноб, повышение температуры тела и одышка. Эти симптомы сочетаются по-разному в зависимости от обширности поражения легких и вида микроорганизма, который вызвал болезнь.
«Типичная» пневмония отличается резким подъёмом температуры, кашлем с обильным выделением гнойной мокроты, иногда возможны плевральные боли. При исследовании на рентгенограмме будут видны затемнения, выявляется жёсткое дыхание, усиленное голосовое дрожание, сначала сухие, а затем влажные хрипы.
Особого внимания заслуживает «атипичная» пневмония, вызванных внутриклеточными возбудителями (микоплазмой, легионеллой, хламидией). Их особенность состоит в преобладании симптомов общей интоксикации, которые отодвигают на второй план легочные проявления, отсутствие инфильтративных изменений на рентгенограмме легких в первые дни болезни (интерстициальный тип). Течение такой пневмонии непредсказуемо, может протекать как почти без симптомов, так и тяжело, с развитием опасных для жизни осложнений. По локализации пневмонии подразделяют на одно– и двухсторонние, верхне-, средне– или нижнедолевые (или в соответствующих сегментах), а также прикорневые или центральные.
«Вторичная» пневмония: аспирационная, септическая, на фоне иммунодефицита, гипостатическая, посттравматическая пневмония.
Аспирационная пневмония — развивается после вдыхания в лёгкие инородной массы (рвотные массы во время операции, потери сознания, травмы, у новорождённых аспирация амниотической жидкости во время родов), при этом микробы возбудители пневмонии попадают в лёгкие в составе этой инородной массы. Аспирационная пневмония развивается по типу очаговой пневмонии.
При крупозной пневмонии, вызванной пневмококком, патологический процесс проходит несколько стадий с внезапным началом. Пневмония, вызванная этим микробом, отличается своей масштабностью и тяжестью течения. Температура, кашель и выделение вязкой ржавой мокроты при крупозной пневмонии могут продержаться более 10 дней, появляется боль в грудной клетке, выраженная одышка. При осмотре может наблюдаться герпес на губах, подбородке, в области крыльев носа, одышка, отставание при дыхании грудной клетки на стороне поражения. На фоне крупозной пневмонии может развиться абсцесс лёгкого, сердечно-лёгочная недостаточность. В лечении бронхопневмонии используют антибиотики, отхаркивающие и муколитические средства.
Стафилококковая пневмония как самостоятельная нозологическая единица возникает только при бронхогенном характере инфицирования, обычно после перенесенной вирусной инфекции. При гематогенном пути инфицирования стафилококковое поражение легких становится составной частью картины более тяжелого заболевания – сепсиса. Клиническая симптоматика стафилококковой пневмонии характеризуется особо тяжелым течением с признаками выраженной интоксикации (кашель со скудной мокротой типа «малинового желе», резкая общая слабость, нередко спутанное сознание).
Диагностика пневмонии
Если врач подозревает пневмонию, то выслушивает грудную клетку пациента стетоскопом. Пневмония вызывает характерные изменения дыхательных шумов.
В большинстве случаев диагноз подтверждают рентгенологическим исследованием грудной клетки, которое иногда по характеру изменений в легких позволяет предположить, какой именно микроорганизм вызвал болезнь. С этой же целью исследуется мокрота и кровь. Но у половины больных пневмонией идентифицировать возбудитель пневмонии не удается.
Виды исследований при подозрении на пневмонию:
- Рентгенография грудной клетки
- Микроскопическое исследования мокроты с окраской по Граму (Gram)
- Посев мокроты на питательные среды
- Общий и биохимический анализ крови
- Исследование газового состава крови
- Компьютерная томография грудной клетки
- Парацентез (прокол) плевральной полости и биопсия плевры
- Бронхоскопия с биопсией
- Посев крови на питательные среды
- Выявление специфических антител
- Биопсия лёгкого
- Биопсия лёгкого после диагностической торакотомии
- Анализ мочи
Лечение пневмонии
При повышенном риске развития пневмонии, например, у людей, которые перенесли операцию на органах грудной клетки, и у ослабленных больных, рекомендуются профилактические меры, включающие глубокое дыхание и специальные упражнения, которые помогают очистить дыхательные пути от слизи и предупредить пневмонию.
Если все же человек заболевает, то удаление слизи особенно необходимо.
Когда пневмония протекает без осложнений, больному разрешают остаться дома и принимать антибиотики внутрь. Пожилых людей и тех, у кого развивается дыхательная недостаточность или имеются сопутствующие болезни сердца или легких, как правило, госпитализируют и назначают антибиотики в виде инъекций.
В тяжелых случаях больные нуждаются в дополнительном кислороде, внутривенном введении жидкостей и механическом вспомогательном дыхании.
Выбор антибиотика осуществляется в зависимости от микроорганизма, который вызвал пневмонию. Используются препараты, расширяющие бронхи и разжижающие мокроту — внутрь или в виде ингаляций, кортикостероиды, антибиотики широкого спектра, внутривенные солевые растворы, кислород. Иногда выполняется плевральная пункция и бронхоскопия. Часто используется физиотерапия: УФО, вибрационный массаж, ЛФК, парафин, озокерит.
При неэффективности терапии производят замену антибиотика. Критерием успешности терапии является анализ мокроты и данные рентгенографии грудной клетки.
Для ликвидации остаточных изменений в легких применяют тепловые лечебные средства (парафин, озокерит, грязь). Электрофорез лекарственных веществ используют во все периоды течения воспалительного процесса для ликвидации отдельных симптомов заболевания или в целях разрешения пневмонического очага. Хороший терапевтический эффект оказывают ионы кальция, магния, гепарина, алоэ, йода. Лечебная гимнастика проводится больным при субфебрильной или нормальной температуре тела при отсутствии симптомов декомпенсации со стороны сердца и легких. При этом отдают предпочтение упражнениям, способствующим увеличению дыхательной подвижности грудной клетки и растяжению плевральных спаек. При ряде состояний, например, при абсцессе легких, некоторых заболеваниях сердца дыхательные упражнения противопоказаны.
Прогноз благоприятный, если применять антибиотики и вовремя начать лечение. После приема антибиотиков кишечная флора в большинстве случаев, восстанавливается самостоятельно и не требует применения препаратов.
При неосложненной пневмонии сроки временной нетрудоспособности колеблются от 21 до 31 дня. При осложненном течении они могут достигать 2–3 месяцев.
В случае неадекватной терапии или иммунодефицита пневмония может привести к летальному исходу.
Показания к госпитализации
Стационарному лечению подлежат больные с крупозной пневмонией, с выраженным синдромом интоксикации, при наличии осложнений и тяжелых сопутствующих заболеваний, а также при неудовлетворительных бытовых условиях и отдаленных местах проживания.
Лечением неосложненных форм пневмонии занимаются врачи широкого профиля: терапевты, педиатры, врачи общей практики.
При неосложненной пневмонии сроки временной нетрудоспособности колеблются от 21 до 31 дня. При осложненном течении они могут достигать 2–3 месяцев.
Профилактика пневмонии
Профилактика острой пневмонии заключается в санации очагов хронической инфекции, закаливании организма, избегании переохлаждения. Пневмониям наиболее подвержены лица детского и пожилого возраста, курящие, страдающие хроническими заболеваниями сердца, легких, почек, желудочно-кишечного тракта, с иммунодефицитом, постоянно контактирующие с птицами, грызунами.
Также для профилактики пневмонии рекомендуется проводить вакцинацию препаратом ПНЕВМО-23 один раз в пять лет. Наиболее частым инфекционным возбудителем, вызывающим развитие пневмонии, является пневмококк. Вакцина ПНЕВМО-23 создаёт иммунитет к данному возбудителю пневмонии.
Факторы риска, которые повышают вероятность развития пневмонии:
- Заболевания внутренних органов, в первую очередь, почек, сердца, легких, в стадии декомпенсации
- Иммунодефицит
- Общий наркоз
- Онкологические заболевания
- Проведение искусственной вентиляции легких
- Заболевания центральной нервной системы, в том числе эпилепсия
- Возраст старше 60 лет.
Пневмония при беременности
Любая пневмония у беременных, протекающая в легкой форме или острая, представляет большую опасность для женщины и для плода. Так как сказывается негативное действие назначенных лекарственных препаратов, которые оказывают на плод негативное действие, происходит интоксикация.
При возникновении минимальных простудных симптомов необходима консультация врача.
Антибактериальная терапия проводится только при подтвержденном диагнозе. Лечение только в условиях стационара.
Как правило, пневмония не является поводом для прерывания беременности.